通所リハ改定後アンケート
「みなし指定」「短時間通所リハ」では維持期リハ救えず!根本的なリハビリ制度立て直しを
通所リハビリ改定
09年4月、介護報酬改定が行われ、通所リハビリテーション(以下「通所リハ」)の内容も変更された。「短時間」の通所リハ実施区分を設けるとともに、保険医療機関(以下「医療機関」)に対しては、介護保険の通所リハ事業所として「みなし指定」を行った。このことにより、通所リハ施設としての体制届出が別途必要ではあるものの、医療機関である病院・診療所のリハビリテーション施設において、通所リハが実施できることとなった。
改定の狙い
これは「リハビリテーション(以下「リハ」または「リハビリ」)の利用者が、医療保険から介護保険に移行しても、ニーズに沿ったサービスを継ぎ目なく一貫して受けることができる」ようにと、改定前の社会保障審議会介護給付費分科会では説明されていた。しかし実際には、施設やマンパワー不足により思うように進んでいない「維持期リハビリの介護保険移行・実施」を加速させたい、というのが厚生労働省の本当の狙いであると考えられる。
アンケートの目的
以上のような改定内容に、医療保険リハ施設や、通所リハ事業所がどのような判断を下したのか、その結果、継ぎ目なく維持期リハビリが受けられるようになったのかどうか、京都府内における実態を明らかにするために、改定実施後のアンケート調査を行った。
対象、回収率
京都府内の「脳血管疾患等リハ1・2・3」及び「運動器リハ1・2」の施設基準届出全医療機関(以下、「医療保険リハ施設」)、並びに京都府内の全介護保険通所リハ施設に対して郵送によるアンケートを実施。郵便またはファクシミリにより回収し、5月20日までに医療保険リハ施設から93通、通所リハ施設からは87通回収した。回収率は医療保険リハ施設が56%、通所リハ施設が65%であった。以下、結果について報告する。
医療保険リハ施設 9割超が未実施
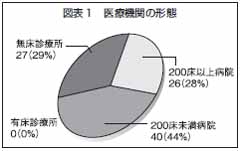
医療保険リハ施設の形態の内訳は、200床以上の病院が26機関、28%。200床未満の病院が40機関、44%。無床診療所が27機関、29%であった(図表1)。
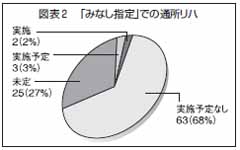
医療保険リハ施設に対しては、まず、「みなし指定」による通所リハビリ実施について尋ねた。「実施している」と答えたのは2機関、2%。「近々実施予定」と答えたのが3機関、3%と、実施と実施予定とを合わせても、京都府内でわずかに5機関にとどまった。一方「未定」と答えたのは25機関、27%。「実施予定なし」と答えたのは63機関、68%に上った。実に9割超の医療保険リハ施設が今回の改定に乗っていない現状が明らかとなった(図表2)。
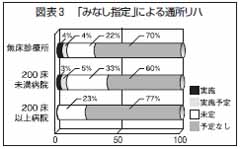
形態別にみると「実施している」、または「近々実施予定」との回答があるのは「無床診療所」「200床未満の病院」で、「200床以上の病院」では皆無である。これは、病床等医療機関の規模が大きいほど、施設基準のより高いリハビリ施設を有しており、全リハビリ患者に占める外来患者の割合も低い傾向があるからではないか、と推測される(図表3)。
通所リハ施設ほとんど未活用
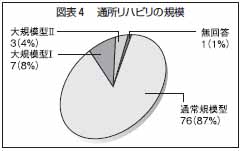
通所リハ施設の規模の内訳は、通常規模型の通所リハ施設が76施設、87%。大規模型1の通所リハ施設が7施設、8%。大規模型2の通所リハ施設が3施設、4%であった。規模別では、圧倒的に通常規模型の通所リハ施設が多かった(図表4)。
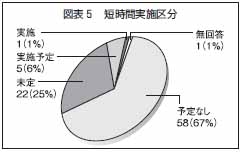
これら通所リハ施設に対して「短時間」実施区分の通所リハを実施しているかどうか尋ねた。「実施している」と答えたのは1施設、1%のみ。「実施予定」と答えたのは5施設、6%であった。これに対して「未定」と答えたのは22施設、25%。「実施予定なし」と答えたのが58施設、67%であった。「未定」と「実施予定なし」を合わせると、実に80施設に上り、その数は9割を超えた。新設された「短時間」実施区分であったが、通所リハ施設において、ほとんど活用されていない、あるいは活用できていない現状が浮き彫りとなった(図表5)。
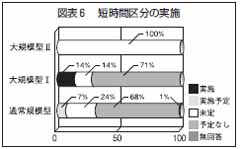
通所リハの規模別にみると、「実施している」または「実施予定」と答えたのは「通常規模型」または「大規模型1」の施設で、より大きな規模の「大規模型2」の施設では皆無であった(図表6)。
継ぎ目なく維持期リハビリを受けるためには
「みなし指定」及び「短時間」実施区分ともに活用されていない中、厚生労働省が目指す「継ぎ目なくリハビリを受けられるように」するためには、どのような方策が考えられるのか、医療保険リハ施設、通所リハ施設、双方に同じ質問を行った(複数回答可)。
全体で最も多かった回答が「算定日数上限の廃止」で、105機関・施設、58%であった。「算定日数上限」は、06年、医療保険リハビリが疾患別リハビリ体系に再編され、その際導入された。現場で大混乱を巻き起こした最大の原因である。その廃止が必要との答えが最も多かった。これは医療保険リハ施設だけでみても、通所リハ施設だけでみても、最も多い回答であった(図表7)。
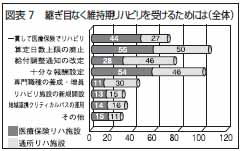
2番目に多かったのが「十分な報酬設定」で、100機関・施設、56%あった。やはり運営を支えるものがなければ、リハビリを実施しようにも実施できないという、極めて自然な回答であると考えられた。
次に、医療保険リハ施設で多かったのは「一貫して医療保険でリハビリを実施できるようにする」という回答であった。全体では、71機関・施設、39%。医療保険リハ施設のみでは、45機関、48%が回答した。そもそも元をたどれば、通所リハビリは「老人デイ・ケア」という名称で、医療保険で給付されていた。リハビリが制度の都合で、医療と介護とに分断されたことが問題であるという認識が表れているといえる。
一方、医療保険リハ施設に比べて、通所リハ施設で多かった回答は「給付調整通知の改定」(全体で74機関・施設、41%、通所リハ施設のみで46施設、53%)、「専門職種の養成・増員」(全体で41機関・施設、23%、通所リハ施設のみで30施設、34%)であった。介護保険リハの現場が、煩雑な制限規定に悩まされるとともに、専門職種が思うように確保できない状況にあるといえる。
「給付調整通知」で、医療保険リハと介護保険リハの併用が事実上禁止されたのは、疾患別リハビリ体系と算定日数上限が導入された翌年、07年4月である。様々な制限を設けるために、改定に改定を重ね、結果として、到底患者には理解できないような非常に複雑な運用方法となり、さらに今回の介護報酬改定で、複雑さを上塗りしたということは言うまでもない。
現場の声
「その他」として、医療保険リハ施設からは、次のような方策が必要という回答も寄せられた。
「制度が変わり過ぎて患者・利用者も現場も混乱している。理想的な安定した制度が必要」「点数で制度をさわるのではなく、政策的に、シームレスなリハ医療が提供できるよう、国として大枠を考えるべき」「情報提供書の充実、ソーシャルワーカー等コーディネートする職種の増員」
介護保険リハ施設からは、次のような方策が必要との回答が寄せられた。
「在宅で使える単位数を増やしリハビリ(通所リハ)が受けられるようにする、またはリハビリのみの単位数を設定し別枠を設ける」「在宅生活の中でリハビリを続けるためには、一律ではなく個人の条件に合わせてふさわしい内容が提供できるよう、柔軟な運用が必要」「元々そのような設定ではないところに、医療でのリハビリの不足分を老健(編注:介護保険)でという考え方の根本がおかしい。現状サービスを利用されている方だけでも手が一杯(ハード面でも)」「その方について本当にPT、OT、STによる身体面を主としたアプローチが継続して必要なのか、その方の生活を考えたときに必要な本当の意味でのリハアプローチが考えられるリハビリテーションチームの育成」
以上のことからは、リハビリの制度体系が極めて複雑すぎること、介護保険では区分支給限度額が設けられているためリハビリ回数に制限が出てしまうこと、「維持期リハビリ」をひとまとめに考えるのではなく、機能訓練から生活リハビリへの移行という視点も必要であること等が伝わってくる。
また「リハビリ施設の新規開設」「地域連携クリティカルパスの運用」を挙げる回答は全体的に少なかった。スムースな施設間の連携ができれば、継ぎ目なくリハビリが受けられるように思えるが、現場の理解は決してそうとは限らず、連携の手前にある、現行のリハビリ制度そのものに欠陥がある以上、例えパスが運用されても、現行制度下でリハビリ難民が発生しているのと同様に、パスそのものに乗れない患者が多数発生するということを示唆しているようにも受け取れる。
まとめ
09年4月、介護報酬改定が行われたが、「短時間」実施区分を行っている通所リハ施設も、「みなし指定」を利用して通所リハビリを行っている医療機関も、どちらもごく少数にとどまり、継ぎ目なく維持期リハビリが受けられるようになったとは言い難い。リハビリは「医療」であり、維持期リハビリの医療保険からの切り離しを疑問視するならば、それを加速させるに至らなかったことは幸いである。
つじつま合わせの改定を重ね、不必要に複雑な制度・体系にするのではなく、「算定日数上限」を撤廃する等、根本的なリハビリ制度の立て直しを行わない限り、維持期リハビリの問題は解決しないことが改めて明らかとなった。









