在宅医療点数で緊急アンケート
マンション・アパートと居住系施設は同一ではない
一医療機関のみでは在宅療養指導管理は縮小、患者への影響は必至
2010年度診療報酬改定について2月12日、中央社会保険医療協議会から厚生労働大臣に対してその内容が答申された。その中で、在宅医療に関しては、下記の2点の大きな改定が示された。
|
[1]「訪問診療料2(200点)に該当しないマンション等に居住する複数の患者に対して訪問診療を行った場合には、訪問診療料1を複数回算定でき、点数設定の不合理が指摘されている」ことを理由に、「同一建物に居住する複数の患者に対して訪問診療を行った場合」は全て訪問診療料2(200点)を算定する。(cf.有料老人ホーム等居住系施設の患者は変更なし。一戸建て、マンション等集合住宅の患者は、現行、各患家ごと1人目は訪問診療料1(830点)の対象) [2]「在宅療養支援診療所又は在宅療養支援病院から患者の紹介を受けた保険医療機関が、在宅療養支援診療所又は在宅療養支援病院が行う在宅療養指導管理と異なる在宅療養指導管理を行った場合には、紹介が行われた月に限り、それぞれの保険医療機関において、各区分に掲げる在宅療養指導管理料を算定できる。(cf.現行:実施する在宅療養指導管理の内容が異なる場合は、医療機関ごとにそれぞれ在宅療養指導管理料が算定可能) |
[1]は、一戸建てやマンション等集合住宅をも、有料老人ホーム等居住系施設と同様とみなして訪問診療を取り扱うこと、[2]は、在宅療養指導管理は原則として一つの医療機関でしか取り扱いができない―をそれぞれ意味する。
そこで協会は、会員医療機関を対象に、緊急アンケート調査を行い、以下4点を検証した。
(1)一戸建てやマンションを有料老人ホーム等居住系施設と同一に扱うべきかどうか
(2)「同一建物」の扱いが導入された場合の医療機関への経営面での影響額
(3)在宅療養指導管理の実施状況
(4)一医療機関に在宅療養指導管理料の算定が限定されることによって生じる影響
対象は、京都府内で在宅医療を行う(「在宅時医学総合管理料」届出)会員医療機関で、460医療機関。アンケートは10年2月19日付で送付。3月3日までに104医療機関より回答があった(回収率23%)。内訳は、病院が7(7%)、診療所が96(92%)、無回答が1(1%)であった。
「同一建物」の取り扱いに関して
建物別の患者数に差異
一戸建て、連棟、マンション、アパート、高齢者専用賃貸住宅(以下「高専賃」)、その他居住系施設(以下「居住系施設」)に区分し、建物の種類別に訪問診療の実施状況を調べた。
訪問診療が最も多く行われているのは「一戸建て」で、建物の数、人数ともに最も多かった。これに対し「居住系施設」は、建物の数は全体の4番目であったが、人数は全体の2番目であった。
確認した建物数と患者数を用いて、1つの建物あたりの平均訪問診療患者数を算出した。最も多かったのは「居住系施設」で、8・7人と群を抜いていた。続いては、現行の診療報酬で居住系施設として扱われている「高専賃」で3・0人であった。これに対し「一戸建て」や「マンション」は、1・1人〜1・2人の範囲で、居住系施設とは明らかに差が出た(図1)。
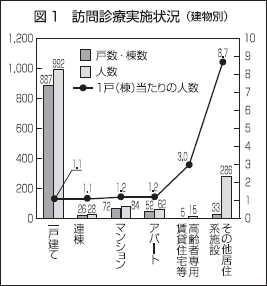
ここで考える必要があるのは、今回の改定で「同一建物」の概念が出された発端となった「高専賃」である。「高専賃」の平均訪問診療患者数は「一戸建て」等ほどではないものの、「居住系施設」とは差が出ており、そもそも「居住系施設」なのか、という疑問が生じるのである。
「居住系施設」とは性質が異なる「一戸建て」や「マンション」等すべての住宅を「居住系施設」と同様の概念に含めてしまうという乱暴な整理ではなく、「高専賃」を「居住系施設」から外すという選択肢もあるのではないか。
「同一建物」導入で減収
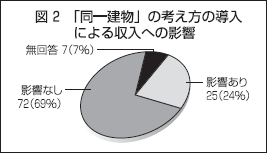
「同一建物」の考え方が導入されることにより、同一建物において複数患者の訪問診療を行うことで、現行よりも診療報酬が減額されることの影響を尋ねた。
今改定の影響を最も受けると考えられるのは、マンションやアパート等の集合住宅であると考えられ、図1にあるように、建物の種類別の平均訪問患者数が「一戸建て」とほとんど差がなく、影響は少ないことが予想されたが、「影響がある」と回答したのは25医療機関(24%)、実に在宅医療を実施する4分の1である(図2)。
予想される減収額を尋ねたところ、一医療機関で一月当たり平均影響額は、約8万5200円に上った。このような影響が出てしまうことは、在宅医療を推し進めようとする国の政策に矛盾するのではないか。
複数医療機関による在宅療養指導管理に関して
複数管理の患者状況
在宅医療を行っている患者のうち、在宅療養指導管理が必要な患者について尋ねた。
複数の在宅療養指導管理が必要な患者が「いる」と答えたのが、27医療機関(26%)、「いない」と答えたのは、74医療機関(73%)であった(図3)。
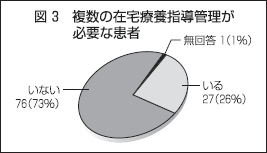
また、「いる」と回答した医療機関に対して、複数の在宅療養指導管理が必要な患者の人数を尋ねたところ、平均で2人あった。
複数機関で管理も半数
複数の在宅療養指導管理が必要な患者がいると回答した医療機関に対して、複数の医療機関により在宅療養指導管理を行っている患者がいるかを尋ねた。「いる」と回答したのが、12医療機関(44%)。「いない」と回答したのが、15医療機関(56%)であった。複数の在宅療養指導管理が必要な患者のうち、およそ半数が、複数の医療機関による連携で成り立っていることが分かった(図4)。
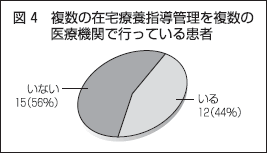
このことから、在宅療養指導管理の算定が一医療機関に限定されるような場合には、大きな影響が出ることが、容易に想像できる。
理由の多くは「専門外」
なぜ複数の医療機関で在宅療養指導管理を行っているのか、その理由を尋ねた。最も多かった理由は「専門科でない」で、9医療機関あった(図5)。
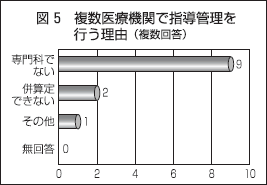
具体的な事例を尋ねたところ、(1)自院で糖尿病の自己注射を管理し、他院で慢性閉塞性肺疾患の在宅酸素療法を管理、(2)自院で胃ろうを用いた栄養管理を実施し、他院で人工呼吸器の指導管理を実施、(3)自院で糖尿病の自己注射を管理し、他院で気管切開患者の管理を実施―などであった。
在宅療養指導管理は、専門的な技術や管理が必要とされる内容であり、かなりの部分が、各専門科間における連携に頼らざるを得ないという現状が分かる。
算定限定なら半数が撤退
最後に、複数の在宅療養指導管理が必要な患者であっても、一医療機関でしか在宅療養指導管理料が算定できなくなった場合、どう対処するかを尋ねた。
「指導管理から撤退する」と回答したのが5医療機関、指導管理の費用を「連携機関と合議で精算する」と回答したのが同じく5医療機関であった。また「当院のみで複数指導管理」を行うとの回答も1医療機関あった(図6)。
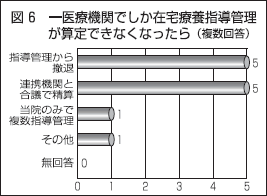
「当院のみで複数指導管理」が可能であれば、その対応を行いたいが、複数の医療機関で在宅療養指導管理を行っている最も多かった理由が「専門外」であったように、自院のみで完結させることはかなり難しい。「合議で精算する」のが、一見合理的なようにも思えるが、その取り扱いは明示されていないほか、実際のところ、技術や費用を補填することができず「撤退する」という選択しかできない医療機関も出てくるということが示された。
これは、複数の在宅療養指導管理が必要な患者の中に、在宅での療養が困難になる患者が生じ得るということを意味している。
導きだされた結果は
以上の結果から、以下のことが導き出された。
[「同一建物」の取り扱いに関して]
(1)一戸建てやマンションは、有料老人ホーム等居住系施設とは明らかに患者の数が異なり、同一に扱うべきではない
(2)「同一建物」の扱いが導入された場合、在宅医療を実施する医療機関で、収入減となるところがある
[複数の医療機関による在宅療養指導管理に関して]
(3)複数の在宅療養指導管理を必要とする患者は、在宅医療を必要とする患者の約4分の1あり、専門科間の連携により成り立っている
(4)在宅療養指導管理料が、一医療機関のみに算定が限定されることで、(3)の医療機関のうち、在宅療養指導管理から撤退せざるを得ない医療機関が約半数ある
在宅医療を後退させるな
今回の診療報酬改定に係る答申書で示されている、在宅医療点数に係る二つの大きな問題点が実施されれば、現在確保されている在宅医療の質の低下を招く恐れがあるとともに、在宅医療の普及・推進に影響が出ると考えられる。継続的な療養指導管理が必要な患者が、安心して在宅で療養が行えるようにするためには、在宅医療を後退させるような診療報酬改定を行うべきではない。









